Введите ваш запрос для начала поиска.
Вот такой vtrah, случился вчера вечером с твоей подругой.
|
Контактная информация:
| Тел.: | +7 (495) 664-44-11 |
|---|---|
| Адрес: | 115193, г. Москва, ул. 7-я Кожуховская, д. 15, стр. 1, этаж 4, помещение 4. |
| E-mail: | propanorm@list.ru |
Экстрасистолия
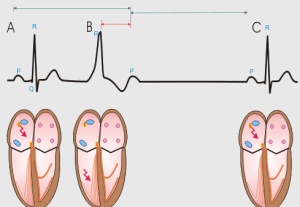
Экстрасистолией называют нарушение сердечного ритма, которое характеризуется появлением одиночных либо парных преждевременных сокращений сердца (экстрасистол). Их возникновение провоцируется возбуждением миокарда, исходящим обычно из эктопического источника возбуждения.
Экстрасистолия является одним из наиболее распространенных видов аритмий. Проведение длительного ЭКГ-мониторирования в случайных выборках лиц в возрасте от 50 лет показало, что данная патология диагностируется у 90 % пациентов.
Любые заболевания сердца (миокардит, ИБС, пороки сердца, кардиомиопатии и пр.) могут быть причиной возникновения экстрасистолии. В ряде случаев это нарушение сердечного ритма появляется при экстракардиальных заболеваниях: системных аллергических реакциях; гипертиреозе; интоксикации при инфекционных болезнях и пр. Помимо того, экстрасистолия иногда может возникать из-за сильного эмоционального напряжения и быть проявлением висцеро-висцеральных рефлексов при грыжах диафрагмы, заболеваниях желудка и холецистите. Зачастую определить точную причину данной патологии не удается. Специалисты придерживаются двух теорий ее возникновения. Первая основана на механизме входа возбуждения в волокнах Пуркенье. Вторая теория утверждает, что экстрасистолия является результатом периодической активации «дремлющего» очага гетеротопного автоматизма. Последняя применима в том числе и к парасистолии.
При отсутствии выраженных органических изменений миокарда экстрасистолия не оказывает влияния на гемодинамику. При тяжелой патологии сердца, появлении признаков сердечной недостаточности экстрасистолия может значительно ухудшать прогноз пациентов. Одной из наиболее опасных в прогностическом отношении является желудочковая экстрасистолия (ЖЭ), которая может быть предвестником таких жизнеопасных нарушений сердечного ритма, как желудочковая тахиаритмия.
Классификация желудочковой экстрасистолии (B.Lown, M.Wolf, 1971)
- 0 – отсутствие ЖЭ;
- 1 – менее 30 ЖЭ в час;
- 2 – более 30 ЖЭ в час;
- 3 – полифокусные ЖЭ;
- 4а – парные ЖЭ;
- 4б – пароксизмы ЖТ;
- 5 – ранние ЖЭ типа «R на T».
Прогностическая классификация желудочковых аритмий (J.T. Bigger, 1984)
| Доброкачественные | Потенциально злокачественные | Злокачественные | |
| Проявление желудочковой эктопической активности | Желудочковая экстрасистолия, нет пароксизмов ЖТ | Желудочковая экстрасистолия, эпизоды неустойчивой желудочковой тахикардии | Устойчивые пароксизмы ЖТ, ТЖ, ФЖ и ЖЭ |
| Органическое поражение сердца | Отсутствует | Имеется | Имеется |
| Клинические проявления | Перебои (могут отсутствовать) | Перебои (могут отсутствовать) | Перебои, обмороки, остановка кровообращения |
| Риск внезапной смерти | Очень низкий | Существенный | Очень высокий |
ЖЭ потенциально опасна у больных с постинфарктным кардиосклерозом (ПИКС).
Риск внезапной смерти у пациентов с ПИКС возрастает в 2 раза при наличии ЖЭ (больше 10 в час) и в 2-4 раза – при неустойчивой ЖТ.
Влияние ЖЭ (больше 10 в час) и неустойчивой ЖТ на смертность пациентов с ПИКС является независимым, поэтому риск внезапной сердечной смерти увеличивается в 4-8 раз при наличии обоих этих факторов (Bigger J.T., 1984).
Причины возникновения желудочковых экстрасистол
- Функциональные ЖЭ: экстрасистолия психогенного (нейрогенного) происхождения
- Органические ЖЭ
- Токсические ЖЭ
- Механические ЖЭ
Подходы к лечению больных с экстрасистолией
Лечение экстрасистолии может предполагать воздействие:
- на этиологию заболевания;
- провоцирующие факторы;
- механизмы аритмогенеза;
- переносимость экстрасистолии пациентом.
Лечебная тактика у больных с экстрасистолией
- Больные без признаков сердечно-сосудистых заболеваний, но с ЖЭ, которая не сопровождается клиническими проявлениями, должны находиться под динамическим наблюдением и не нуждаются в приеме антиаритмических препаратов.
- Пациенты, у которых отмечаются одиночные монофокусные ЖЭ, но без нарушения гемодинамики, нуждаются в аутотренинге, психотерапии, применении психотропных препаратов, а также в адекватном лечении основного заболевания.
- Лица, страдающие ЖЭ высоких градаций (парной, частой), нуждаются в индивидуальной ААТ для профилактики злокачественных желудочковых аритмий.
- Пациенты, у которых зафиксирована желудочковая экстрасистолия высоких градаций, обусловленная проаритмогенным действием антиаритмических препаратов, интоксикацией сердечными гликозидами или иными средствами, должны немедленно прекратить прием провоцирующего препарата.
- Больные, у которых отмечаются прогностически «неблагоприятные» аритмии (ФЖ и ЖТ), рефракторные к ААТ, сопровождающиеся нарушением коронарного кровотока и гемодинамики, нуждаются в хирургическом вмешательстве (в проведении р/ч аблации эктопического очага или имплантации кардиовертера-дефибриллятора).
Зачастую в клинической практике лечение желудочковой экстрасистолии вызывает определенные трудности, что объясняется индивидуальной чувствительностью больных к разным препаратам, недостаточной выраженностью антиаритмического эффекта и возникновением побочных действий ЛС.
Если говорить об антиаритмических препаратах IC класса с доказанной эффективностью, назначаемых перорально для восстановления правильного сердечного ритма, то особое место среди них занимает пропафенон. Проведенные клинические исследования доказали, что пропафенон отличается высокой эффективностью и хорошей переносимостью при желудочковой экстрасистолии, поэтому он относится к препаратам 1-го ряда в лечении данных аритмий (показатель эффективности больше 70 %). Достижение такого результата возможно за счет прямого влияния этого препарата на потоки ионов натрия и калия в кардиомиоцит, что приводит к снижению возбудимости миокарда. Пропафенон способен блокировать адренорецепторы и имеет хороший профиль безопасности. Так, по сравнению с антиаритмиками класса IА (дизопирамидом, прокаинамидом, хинидином) и некоторыми препаратами класса IС (лоркаинидом, флекаинидом) прием пропафенона обычно не ухудшает функцию левого желудочка. Согласно экспериментальным и клиническим данным, пропафенон обладает менее выраженным аритмогенным действием, чем энкаинид или флекаинид.
Эффективность пропафенона при лечении ЖЭ была изучена в работе профессора Дощицына В. Л. В исследование было включено 43 пациента, у которых наблюдалась желудочковая экстрасистолия, при этом 33 из них страдали хроническими формами ИБС. С целью лечения ЖЭ больные принимали Пропанорм® в дозе 150 мг 2-3 раза в день. Через 12 месяцев лечения пациентам было проведено суточное мониторирование ЭКГ, результаты которого показали достоверное снижение количества ЖЭ (больше, чем на 70 %) у 67 % больных. При этом тяжелых побочных эффектов от приема Пропанорма зафиксировано не было.
Через год лечения Пропанормом было отмечено улучшение качества жизни пациентов с желудочковой экстрасистолией. Благоприятные изменения на фоне антиаритмической терапии отмечались у больных, исходно жаловавшихся на неприятные ощущения, провоцируемые аритмией. Так, у пациентов уменьшились болевые ощущения, повысилась физическая активность, улучшились социальная активность, жизнеспособность, психическое благополучие. В целом больные начали выше оценивать общее состояние своего здоровья.
Таким образом, Пропанорм – это безопасный и эффективный препарат для лечения ЖЭ и может назначаться больным ИБС, у которых отсутствуют признаки декомпенсированной ХСН и острого коронарного синдрома.
При лечении ЖЭ доза Пропанорма составляет 450-900 мг в сутки.
Поскольку желудочковая экстрасистолия нуждается в контроле, используется два режима приема Пропанорма:
- короткие курсы по 4-8 недель с перерывами;
- постоянное применение.
Интересные статьи по теме:
Возникновение желудочковой экстрасистолии у детей
Проблема возникновения желудочковой экстрасистолии у спортсменов
Обращаем ваше внимание! Эта статья не является призывом к самолечению. Она написана и опубликована для повышения уровня знаний читателя о своём здоровье и понимания схемы лечения, прописанной врачом. Если вы обнаружили у себя схожие симптомы, обязательно обратитесь за помощью к доктору. Помните: самолечение может вам навредить.


