Введите ваш запрос для начала поиска.
Только здесь онлайн можно порно в хорошем качестве смотреть.
|
Помогает восстановить и сохранить нормальный ритм сердца |
Контактная информация:
| Тел.: | +7 (495) 664-44-11 |
|---|---|
| Адрес: | 115193, г. Москва, ул. 7-я Кожуховская, д. 15, стр. 1, этаж 4, помещение 4. |
| E-mail: | propanorm@list.ru |
Российский кардиологический журнал №4, 2010
ПРОФИЛАКТИЧЕСКАЯ АНТИАРИТМИЧЕСКАЯ ФАРМАКОТЕРАПИЯ ЧАСТЫХ ПАРОКСИЗМОВ ФИБРИЛЛЯЦИИ ПРЕДСЕРДИЙ И НЕКОТОРЫХ ВИДОВ НАДЖЕЛУДОЧКОВЫХ ТАХИКАРДИЙ ПРОПАФЕНОНОМ В СРАВНЕНИИ С ПЛАЦЕБО.
Бунин Ю.А., Денисов О.Н., Федякина Л.Ф.
(ГОУ ДПО РМАПО Москва, ГУЗ УОКБ Ульяновск)
Несмотря на всё более широкое применение интервенционных методов лечения нарушений сердечного ритма, в настоящее время проблема фармакотерапии наджелудочковых тахиаритмий остаётся по-прежнему актуальной. При этом наряду с эффективным купированием рецидива аритмии не менее важной задачей является профилактическая антиаритмическая терапия, предупреждающая возникновение этих рецидивов. Профилактическая антиаритмическая фармакотерапия проводится больным с частыми симптомными или редкими, но гемодинамически значимыми аритмическими эпизодами. Такая терапия должна отвечать современным требованиям, т.е. при длительном применении быть безопасной, достаточно эффективной, не ухудшать качества жизни больного и не уменьшать её продолжительность. Столь высокие требования к терапии диктуют необходимость тщательного выбора препарата, который будет применяться для профилактики рецидивов аритмии у каждого конкретного больного.
Для эффективной и безопасной профилактики рецидивов аритмии прежде всего необходимо установить конкретный вид нарушения сердечного ритма с помощью стандартной ЭКГ, суточного мониторирования ЭКГ (ХМ ЭКГ), а при необходимости чреспищеводного или эдокардиального (внутрисердечного) электрофизиологического исследования (ЭФИ). При выборе антиаритмического препарата важно также учитывать наличие у больного противопоказаний к приёму того или иного класса антиаритмиков.
Фибрилляция предсердий. Фибрилляция предсердий (ФП) – суправентрикулярная тахиаритмия, связанная с наличием в предсердиях множественных коротких волн rе-entry (micro re-entry), число которых зависит от массы миокарда предсердий, рефрактерности и скорости проведения в различных их участках [1, 2]. ФП – самая часто встречающаяся аритмия – от 0,4% до 1% в популяции [3, 4, 5], рецидивы которой в значительном количестве случаев являются симптомными и служат причиной госпитализаций [7, 8]. ФП – один из основных факторов риска тромбоэмболических осложнений [4], причина прогрессирования застойной сердечной недостаточности [9] и повышения общей смертности среди больных с сердечно-сосудистыми заболеваниями [3, 10, 11].
ФП имеет тенденцию к самоподдержанию и способна вызывать в миокарде предсердий электрическое и структурное ремоделирование, в последующем затрудняющее восстановление и удержание синусового ритма [12]. Этот фактор определяет сложность профилактической антиаритмической терапии ФП.
Наджелудочковые тахикардии. Наджелудочковые тахикардии (НЖТ) – собирательный термин, обозначающий совокупность предсердных и предсердно-желудочковых тахикардий. Они достаточно широко распространены в популяции – 2,25 на 1000 населения [13]. Среди всех НЖТ пароксизмальные предсердно-желудочковые реципрокные тахикардии встречаются наиболее часто – в 85-90% случаев, а предсердные достаточно редки – 10-15%случаев [14]. Варианты НЖТ представлены в таблице 1.
Предсердные тахикардии.
Среди представленных в таблице 1 предсердных тахикардий в клинической практике чаще встречается очаговая предсердная тахикардия (ОПРТ).
Таблица 1
Наджелудочковые эктопические тахикардии
ПРЕДСЕРДНЫЕ |
ПРЕДСЕРДНО-ЖЕЛУДОЧКОВЫЕ |
1. Сино-атриальная узловая реципрокная тахикардия (САУРТ) |
1. Атриовентрикулярная узловая реципрокная тахикардия (АВУРТ) |
Очаговая предсердная тахикардия. Известны три варианта ОПРТ, соответствующие трём разным электрофизиологическим механизмам аритмии: micro re-entry (реципрокная ОПРТ), триггерному и автоматическому. В 2001г. рабочая группа по аритмиям Европейского общества кардиологов и Североамериканское общество специалистов по стимуляции и электрофизиологическим исследованиям объединили их под общим названием «очаговая предсердная тахикардия» [15]. По данным Сhen S. et al. у большинства взрослых больных основным механизмом развития ОПРТ является предсердное micro re-entry [16]. Согласно результатам ряда исследований [17, 18, 19, 20] в предупреждении рецидивов ОПРТ, независимо от механизма её развития, хорошим эффектом обладают антиаритмические препараты IC класса (пропафенон, флекаинид) и III класса (амиодарон, соталол) и менее эффективны (не более 30%) препараты IА класса (новокаинамид, хинидин). При неэффетивности фармакотерапии при ОПРТ показана радиочастотная аблация (РЧА), эффективная у 80% больных и сопровождающаяся осложнениями в 0,8-2% случаев [21].
Предсердно-желудочковые тахикардии.
Для развития предсердно-желудочковых тахикардий необходимо вовлечение предсердно-желудочкового соединения. К таким тахикардиям можно отнести атриовентрикулярную узловую реципрокную тахикардию, атриовентрикулярную реципрокную тахикардию, очаговую и непароксизмальную тахикардии из атриовентрикалярного соединения. Среди предсердно-желудочковых тахикардий АВУРТ и АВРТ встречаются наиболее часто.
Атриовентрикулярная узловая реципрокная тахикардия. По некоторым данным АВУРТ встречается среди НЖТ в 50-60% случаев, чаще среди женщин, и не ассоциирована с органическим поражением сердца. В её основе лежит электрическая диссоциация АВ узла на быстрый и медленный пути, что создаёт условия для циркуляции волны возбуждения и возникновения пароксизма аритмии по механизму re-entry. Для типичной АВУРТ характерно антероградное распространение импульса по медленному пути и ретроградное – по быстрому (slow-fast AVNR – медленно-быстрое узловое re-entry). Значительно реже диагностируется АВУРТ с антероградным распространением импульса по быстрому и ретроградным по медленному пути (fast-slow AVNR – быстро-медленное узловое re-entry). При частых симптомных или редких, но тяжело протекающих пароксизмах АВУРТ наряду с проблемой купирования аритмии важной задачей становится профилактика её рецидивов. Оценка эффективности профилактической антиаритмической фармакотерапии при частых пароксизмах проводится клинически (влияние препарата на частоту и/или продолжительность рецидивов аритмии), а при редких – путём серийного тестирования антиаритмических препаратов с помощью электрофизиологического исследования: эндокардиального или чреспищеводного (ЧПЭФИ) [22].
Высокоэффективными при АВУРТ являются пропафенон и флекаинид [23, 24]. Эффективность пропафенона для предупреждения пароксизмов АВУРТ по разным данным составляет от 60% до 80% [23, 25]. Верапамил и ?-адреноблокаторы не уступают в эффективности данным препаратам, возможно также применение соталола и амиодарона. Есть мнение, что ещё до назначения длительной профилактической фармакотерапии необходимо обсудить проведение РЧА.
Атриовентрикулярная реципрокная тахикардия. АВРТ - второй по частоте после АВУРТ вид наджелудочковой тахикардии, обусловленный наличием дополнительных внеузловых путей предсердно-желудочкового проведения. При этом дополнительные пути могут проводить импульс только антероградно, только ретроградно или в обоих направлениях. В случае антероградного проведения импульса по дополнительному предсердно-желудочковому пути (ДПП) на ЭКГ регистрируется феномен Вольфа-Паркинсона-Уайта (WPW), в случае ретроградного проведения говорят о «скрытом» дополнительном пути. В зависимости от направления циркуляции волны возбуждения АВРТ подразделяют на ортодромную и антидромную. При ортодромной АВРТ у больных с синдромом WPW или скрытым ДПП импульс проводится к желудочкам по основному пути АВ проведения, а ретроградно по ДПП. Ортодромная тахикардия составляет до 90% всех случаев АВРТ. У больных с антидромной тахикардией циркуляция импульса происходит в обратном направлении: антероградно по ДПП, а ретроградно по АВ соединению.
Объективных клинических и ЭКГ-критериев, позволяющих назначить эффективный антиаритмик больному с АВРТ, не существует. Использование электорофизиологического тестирования препаратов (попытка спровоцировать аритмию при ЧПЭФИ или эндокардиальном ЭФИ на фоне антиаритмической терапии) ускоряет поиск оптимального антиаритмика. [22]. Для большей эффективности и безопасности лечения с целью профилактики пароксизмов АВРТ следует применять препараты, которые ухудшают проводимость и/или увеличивают рефрактерность не только в АВ узле, но и в ДПП. Это IC класс (пропафенон, флекаинид – эффективность 60-70%) и III класс (соталол, амиодарон) [23, 26]. В случае неэффективности, непереносимости фармакотерапии или нежелания больного длительно применять её, а также перенесённой остановки кровообращения и угрозе общественной безопасности вследствие профессиональной деятельности больного показано немедикаментозное лечение аритмии – РЧА [27].
Несмотря на актуальность проведения профилактической антиаритмической терапии, имеющиеся рекомендации и отдельные исследования по применению пропафенона при всех рассмотренных видах аритмии (особенно плацебо контролируемые и содержащие данные о тестировании эффективности пропафенона с помощью ЭФИ), весьма немногочисленны.
Цель. Целью нашей работы явилось изучение эффективности и безопасности пропафенона (пропанорма PRO.MED.CS Praha a.s., Чехия) для профилактики частых рецидивов основных видов пароксизмальных наджелудочковых тахиаритмий – фибрилляции предсердий, очаговой предсердной тахикардии, АВ узловой реципрокной тахикардии и АВ реципрокной тахикардии у больных с дополнительным предсердно-желудочковым путём проведения.
Материал и методы. В исследовании приняли участие 45 больных – 23 мужчины и 22 женщины в возрасте от 22 до 70 лет, в среднем 50,23±11,40 года (M±sd) и давностью аритмического анамнеза 5,33±4,75 года. Это были больные с тяжёлым течением аритмии: у всех наблюдались очень частые симптомные рецидивы – в среднем 11,43±21,05, максимально до 84 раз в неделю. Средняя продолжительность аритмии в сутки (СПАС) составляла 135±243,04 мин/сут. Показатель СПАС, предложенный нами для объективизации результатов лечения при частых рецидивах аритмии и зарегистрированный как изобретение, вычислялся в виде отношения суммарной продолжительности всех пароксизмов аритмии (как субъективно отмеченных больным, так и зарегистрированных при ХМ ЭКГ), случившихся за период наблюдения, к продолжительности периода наблюдения [28].
Всем больным при поступлении в стационар проводилось общеклиническое обследование, ЭКГ во время пароксизма аритмии и на синусовом ритме, эхокардиография (ЭхоКГ), мониторирование ЭКГ по Холтеру (ХМ ЭКГ), большинству больных ЧПЭФИ. У всех пациентов с пароксизмальными НЖТ аритмологический диагноз (вариант НЖТ) был подтверждён с помощью эндокардиального ЭФИ.
В исследование не включались больные с систолической сердечной недостаточностью или фракцией выброса (ФВ) левого желудочка менее 40%, больные с хронической ИБС и острым коронарным синдромом, постинфарктным кардиосклерозом, синдромом слабости синусового узла, гипертрофией миокарда левого желудочка более 14мм по данным ЭхоКГ.
Таблица 2.
Клиническая характеристика и эхокардиографические показатели больных с пароксизмальными наджелудочковыми аритмиями, лечившихся пропафеноном
|
I группа |
II группа |
III группа |
IV группа |
Количество больных |
14 |
8 |
12 |
11 |
Возраст (лет) |
51,23±10,55 |
52,38±7,37 |
54,38±10,73 |
39,67±14,09 |
Давность аритмии (лет) |
4,19±2,75 |
2,95±4,03 |
8,63±4,03 |
6,58±7,63 |
Частота рецидивов (в неделю) |
13,90±19,06 |
27,88±32,40 |
3,20±3,18 |
1,65±0,78 |
СПАС (мин/сут) |
189,84±287,26 |
76,52±62,09 |
145,81±332,51 |
81,05±162,62 |
ЛП (мм) |
36,73±4,66 |
36,25±6,32 |
35,75±4,17 |
33,83±4,40 |
КДР ЛЖ (мм) |
50,68±3,60 |
49,75±5,33 |
49,31±2,89 |
48,83±5,34 |
ФВ (%) |
65,28±8,14 |
66,38±4,17 |
67,75±5,97 |
67,50±5,89 |
МЖП (мм) |
10,93±1,30 |
10,63±2,13 |
10,19±2,48 |
10,93±2,18 |
ЗСЛЖ (мм) |
10,99±1,51 |
10,38±1,77 |
10,06±2,78 |
10,23±2,61 |
Среднее давление в ЛА (мм рт ст) |
14,28±4,16 |
15,04±5,03 |
14,84±4,20 |
13,83±2,17 |
Примечание: СПАС – средняя продолжительность аритмии в сутки; ЛП – левое предсердие; КДР ЛЖ – конечный диастолический размер левого желудочка; ФВ – фракция выброса; МЖП - межжелудочковая перегородка; ЗСЛЖ – задняя стенка левого желудочка; ЛА легочная артерия.
В I группу вошли 14 больных с частыми рецидивами пароксизмальной формы ФП, во II группу – 8 больных с ОПРТ, в III группу – 12 больных с АВУРТ и в IV группу – 11 больных с АВРТ, у десяти из которых был скрытый ДПП и только у одного явный синдром WPW. Клиническая характеристика и некоторые эхокардиографические показатели этих групп больных представлены в таблице 2.
Лечение начиналось в стационаре. В течение 5 дней все больные получали плацебо, затем оценивался его эффект и больным с сохраняющимися рецидивами аритмии назначался пропафенон в дозе 450мг/сут в 3 приёма. Больные, у которых на фоне приёма плацебо пароксизмов аритмии не было и они не провоцировались при ЧПЭФИ, из дальнейшего исследования исключались. Через 5-7 дней приёма пропафенона вновь оценивался результат терапии. При отсутствии эффекта или частичном эффекте доза препарата увеличивалась до 900мг/сут в 3 приёма, а результат оценивался через 5-7 дней. Наряду с антиаритмическим эффектом пропафенона учитывалась частота и тяжесть побочных эффектов этой терапии. Если профилактическая антиаритмическая терапия пропафеноном в стационаре была эффективной и не вызывала побочных реакций, требующих отмены препарата, она рекомендовалась для длительного амбулаторного приёма. После выписки из стационара пациенты наблюдались в течение 3 месяцев.
Результат лечения больных с ФП и ОПРТ оценивался по клиническим данным, дополненным ХМ ЭКГ, а у больных с АВУРТ и АВРТ по клиническим данным и ЧПЭФИ.
Суточное (холтеровское) мониторирование ЭКГпроводилось с использованием комплекса «Кардиотехника-4000new» (Россия) по методике непрерывной регистрации трех отведений ЭКГ в течение 24 часов с последующей компъютерной обработкой данных и визуальным контролем полученных результатов. ХМ ЭКГ проводилось всем больным с ФП и ОПРТ до лечения, на 5 день приёма плацебо и на 5-7 день приёма пропафенона. Во время амбулаторного лечения оно выполнялось в дни контрольных посещений врача после выписки.
Чреспищеводное электрофизиологическое исследование выполнялось по общепринятой методике при помощи комплекса «Элкарт» (Россия). Определялись стандартные электрофизиологические показатели. К ним относились: время восстановления функции синусового узла (ВВФСУ), коррегированное время восстановления функции синусового узла (КВВФСУ), точка Венкебаха, эффективный рефрактерный период АВ соединения (ЭРПав), а у больных с синдромом WPW – эффективный рефрактерный период дополнительного пути проведения (ЭРП ДПП). У всех больных также предпринималась попытка спровоцировать устойчивый (продолжительность более 30с) аритмический эпизод учащающей, программированной и частой стимуляцией для оценки эффективности пропафенона. ЧПЭФИ проводилось до лечения, на 5 день приёма плацебо и на 5-7 день терапии пропафеноном:
А. Учащающая стимуляция – ступенчато возрастающая по частоте от 100 до 200имп/мин или достижения точки Венкебаха стимуляция с продолжительностью каждой ступени 30с и интервалом между ними 1-2мин.
Б. Программированная стимуляция с базовым ритмом 100имп/мин и одиночными экстрастимулами с укорачивающимся на 10мс в каждом новом стимуляционном цикле интервалом сцепления.
В. Частая стимуляция предсердий в асинхронном режиме с дискретно возрастающей частотой 200-300-400-500-600-700-800-900имп/мин и длительностью стимуляции на каждой ступени 5с и 15с. При этом стимуляция 200-300-400имп/мин условно считалась «мягкой», а стимуляция с частотой 500-600-700-800-900имп/мин – «жёсткой» (агрессивной) [22].
У больных с ФП и ОПРТ полным эффектом считалось отсутствие спонтанных рецидивов аритмии, частичным – урежение их не менее, чем на 50%. У больных с АВУРТ и АВРТ полным эффектом лечения считалось отсутствие спонтанных пароксизмов НЖТ и невозможность их индукции ЧПЭФИ, а частичным - урежение спонтанных рецидивов аритмии не менее, чем на 50% или, при условии отсутствия спонтанных рецидивов, индукция с помощью ЧПЭФИ неустойчивого (менее 30 сек.) пароксизма НЖТ, или провокация аритмического эпизода более «жёстким» режимом стимуляции по сравнению с исходным.
Совокупность полного и частичного эффекта обозначалась как эффективность.При отсутствии полного или частичного эффекта препарат считался неэффективным.
Статистическая обработка результатов исследования проводилась с использованием пакета программ STATISTICA-6 фирмы StatSoft Inc. (США). Для сравнения результатов терапии пропафеноном с плацебо использовался метод оценки по бинарному признаку (наличие или отсутствие полного, частичного эффекта, эффективности) с составлением таблиц сопряжённости и вычислением точного критерия Фишера: статистически значимыми считались отличия между группами при р?0,05. При сравнении показателей эффективности терапии в четырёх группах, соответствующих различным аритмиям, применялся критерий Краскел-Уоллиса: статистически значимыми считались отличия между группами при р?0,05[29].
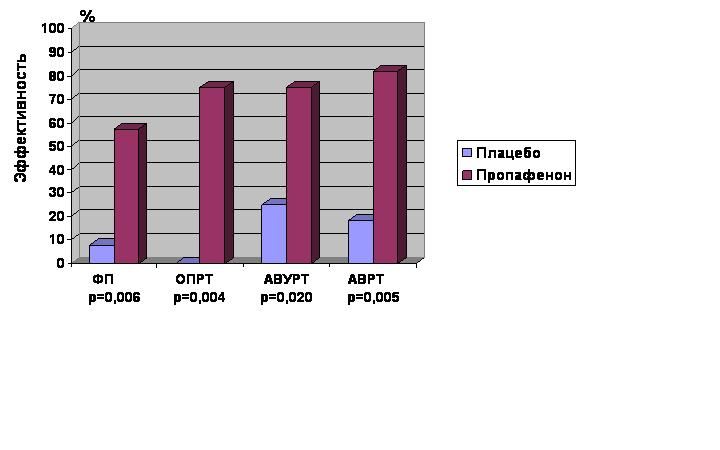
Результаты. Рисунок 1 представляет данные об эффективности пропафенона в сравнении с плацебо при различных видах наджелудочковых тахиаритмий на стационарном этапе исследования.
В группе больных с частыми пароксизмами ФП (Iгр.) при назначении плацебо у одного больного наблюдалось снижение частоты рецидивов аритмии более чем на 50%, но полного эффекта не было. Полный эффект терапии – отсутствие спонтанных рецидивов аритмии – отмечался на фоне приёма пропафенона у 7 из 14 человек, что составило 50,0% (р=0,003). Ещё у 1 больного частота рецидивов (количество аритмических эпизодов в неделю) снизилась более, чем на 50%. Таким образом, в группе больных с частыми пароксизмами ФП пропафенон был эффективен у 8 (57,1%) больных, что на 50% превышало эффект плацебо (р=0,006).
У пациентов с ОПРТ (IIгр.) при назначении плацебо частота и продолжительность пароксизмов аритмии оставалась прежней. При назначении пропафенона полный эффект терапии в сравнении с плацебо достигался в 4 случаях из 8 (50,0%, р=0,039). У 2 больных число спонтанных рецидивов в неделю уменьшилось более, чем на 50%. Эффективность терапии пропафеноном в сравнении с плацебо в этой группе больных была 75,0% (р=0,004). Лишь у одного больного для достижения эффекта терапии пришлось повысить дозу препарата с 450мг/сут до 900мг/сут.
У больных с АВУРТ (IIIгр.) на фоне лечения пропафеноном спонтанных рецидивов аритмии не наблюдалось. В то же время при проведении ЧПЭФИ на фоне плацебо аритмия провоцировалась у всех больных. Полный эффект пропафенона отмечался у 8 больных (66,7%, р=0,0007). При этом у семи из них полный эффект был обеспечен дозой пропафенона 450мг/сут, а одному для его достижения дозу препарата пришлось увеличить до 900мг/сут. Анализ частичного эффекта терапии в этой группе больных показал, что уже при назначении плацебо у 3 больных для того, чтобы спровоцировать аритмический эпизод, аналогичный спонтанному, требуется более «жесткий» режим стимуляции, то есть наблюдался «частичный эффект». При назначении пропафенона в дозе 450мг/сут частичный эффект в сравнении с плацебо констатирован ещё у 1 больного. Эффективность лечения пропафеноном у больных с АВУРТ составила 75%, что превышало эффект плацебо на 50% (р=0,020).
В группе с АВРТ (IVгр.) на фоне плацебо у всех больных удавалось спровоцировать аритмию, полный эффект терапии пропафеноном в сравнении с плацебо – отсутствие спонтанных рецидивов аритмии и невозможность спровоцировать их при ЧПЭФИ – отмечен у 9 из 11 больных (81,8%, р=0,0001). Такие результаты наблюдались при приёме пропафенона в дозе 450мг/сут и в дальнейшем доза препарата не увеличивалась. Частичный эффект наблюдался на фоне плацебо у 2 больных, а при назначении им пропафенона эффект стал полным. Частичного эффекта пропафенона отмечено не было. Эффективность терапии в IVгр. составила 81,8%, превысив эффективность плацебо на 63,6% (р=0,005). Только у 2 больных терапия была неэффективной.
Рисунок 1. Эффективность пропафенона у больных с различными видами пароксизмальных наджелудочковых аритмий в сравнении с плацебо.
Эффективность пропафенона в отношении различных видов изученных аритмий достоверно не различалась (р=0,190).
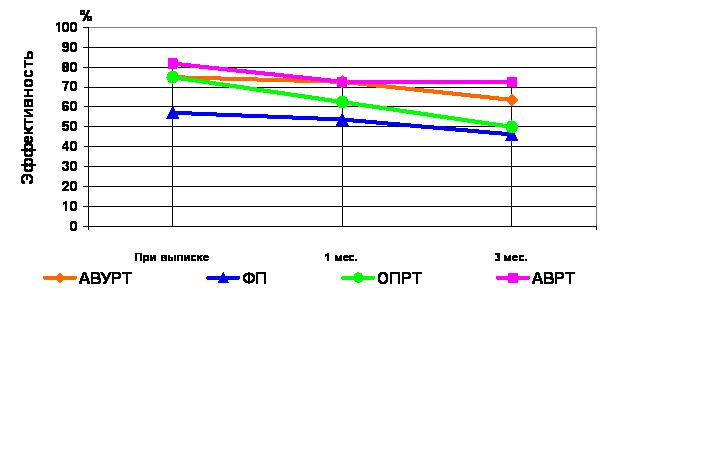
Во время амбулаторного периода лечения больных с пароксизмальными наджелудочковыми тахиаритмиями эффективность пропафенона со временем несколько снижалась, но оставалась достаточно высокой в течение всего периода наблюдения (до 3 месяцев). Динамику эффективности пропафенона во время амбулаторного лечения больных с частыми пароксизмами ФП, ОПРТ, АВУРТ и АВРТ можно видеть на рисунке 2.
Рисунок 2. Эффективность пропафенона при различных видах пароксизмальных наджелудочковых аритмий в период амбулаторного лечения.
К концу третьего месяца эффективность пропафенона составляла в Iгр. 46,2%, во IIгр. – 50,0%, в IIIгр. – 63,6% и в IVгр. – 72,7%, что статистически значимо не отличалась от его эффективности на стационарном этапе лечения (Iгр. р=0,430; IIгр. р=0,304; IIIгр. р=0,611; IVгр. р=0,500).
Из 45 больных, лечившихся пропафеноном, побочные эффекты терапии наблюдались у 7 человек. В 2 случаях это был бронхоспастический синдром, в 3 – головокружение и нарушение зрения, у 1 больного отмечены диспептические явления и у 1 – посттахикардитическое угнетение синусового узла с паузами при восстановлении синусового ритма до 2,2с. Все эти эффекты появились уже в стационаре, что дало возможность своевременно произвести коррекцию лечения. Отмена терапии потребовалась только у 2 больных (4,4%) – у одного с ФП и у одного с АВУРТ. У 5 пациентов побочные реакции исчезли при уменьшении дозы пропафенона.
Выводы:
- У больных без тяжёлого органического поражения сердца пропафенон является эффективным и безопасным препаратом для профилактики частых рецидивов пароксизмальных фибрилляции предсердий, очаговой предсердной тахикардии, АВ узловой реципрокной тахикардии и АВ реципрокной тахикардии.
- Эффективность пропафенона в отношении различных видов пароксизмальных наджелудочковых аритмий – фибрилляции предсердий, очаговой предсердной тахикардии, АВ узловой реципрокной тахикардии и АВ реципрокной тахикардии – значимо не различается.
- Эффективность пропафенона, оцененная в стационаре по данным анализа спонтанных рецидивов аритмии или по результатам чреспищеводного электрофизиологического исследования, сохраняется и на этапе амбулаторного лечения.
Литература
- Бунин Ю.А. Лечение тахиаритмий сердца. М.: Прогресс-Традиция, 2003. – Гл.1. – С.14-31.
- ACC/AHA/ESC Guidelines for the management of patients with atrial fibrillation: executive summary // Circulation 2001; 104: 2118-2150.
- Kastor J.A. Arrhythmias. Philadelphia: W.B.Saunders company.1994, p.25-124
- Wolf PA, Kannel WB. Atrial fibrillation as an independent risk faktor for stroke: the Framingham Study. Stroke 1991;22:983-8.
- Furberg CD, Psaty BM, Manolio TA, Gardin JM, Smith VE, Rautaharju PM. Prevalence of atrial fibrillation in elderly subjects (the Cardiovascular Health Study). Am.J.Cardiol 1994; 74:236-41.
- Бунин Ю.А. Лечение тахиаритмий сердца. Практическая кардиология. Москва. 2003г., с 9.
- Bialy D, Lehmann MN, Schumacher DN, Steinman RT, Meissmer MD. Hospitalisation for arrhythmias in the United States: Importance of atrial fibrillation (Abstr) J Am Coll Cardiol 1992; 19: 41A
- АCC/AHA/ESC Guidelines for the management of patients with atrial fibrillation: executive summary. Europ.Heart. J. 2006; 27: 1979-2030
- Zipes DP. Atrial fibrillation. A tachycardia induced cardiomyopathy. Circulation 1997; 95: 562-4.
- Kannel WB, Abbott RD, Savage DD, Mc Namara PM. Coronary heart disease and atrial fibrillation: the Framingham Study. Am Heart J 1983; 106: 389-96.
- Krahn AD, Manfreda J, Tate RB, Mathewson FA, Cuddy TE. The natural history of atrial fibrillation: incidence, risk faktors, and prognosis in the Manitoba Follow-up Study. Am J Med 1995; 98: 476-84
- Wijfells MCEF, Kirchof CJHJ, Dorland R, Allessie MA. Atrial fibrillation begets atrial fibrillation. A studi in awake chronically instrumented goats. Circulation 1992: 1954-68.
- Orejarena L.A., Vidaillet H.J., De Stefano F. Et al. Paroxysmal supraventricular tachycardia in the general population// J.Am.Coll.Cardiol.1998; 31:150-157
- Бунин Ю.А. Фармакотерапия наджелудочковых тахикардий// Российский кардиологический журнал; №3(77); 2009: 1-9
- Saoudi N., Cosio F., Waldo A. Et al. A classification on atrial flutter and regular atrial tachycardia according to electrophy siological mechanisms and anatomical bases// Europ. Heart J. 2001; 22(14): 1162-1182]
- Chen S.A., Chiang C.E., Yang C.J. et al Sustained atrial tachycardia in adult patients// Circulation,1994; 90: 1262-1278.
- Berns E., Rinkenberger R.L., Jeang M.K. et al. Efficacy and safety of flecainide acetate for atrial tachycardia or fibrillation// Am. J. Cardiol. 1987; 59: 1337-1341.
- Lucet V., Do N.D., Fidelle J. Anti-arrythmia efficacy of propafenone in children// Arch. Mal. Coeur Vasis. 1987; 80: 1385-1393.
- Colloridi V., Perri C., Ventriglia F. et al. Oral sotalol in pediatric atrial ectopic tachycardia// Am. Heart J. 1992; 123: 254-256.
- Guccioni P., Paul T., Garson A. Long-term follow-up of amiodarone therapy in the young// J. Am. Coll. Cardiol. 1990; 15: 1118-1124.
- Roberts-Thomson K.S., Kistler P.M., Kalman J.M. Atrial tachycardia: mechanisms, diagnosis and management// Curr. Probl. Cardiol. 2005; 30: 529-573.
- Чреспищеводная электрическая стимуляция сердца. Под редакцией Сулимова В.А., Маколкина В.И. Медицина. Москва, 2001., с 144-159, 177-198.
- ACC/AHA/ESC Guidelines for the management of patients with supraventricular arrythmias – executive summary // Eur. Heart J. 2003; 24: 1857-1897.
- Garcia-Civera R., Sanjuan R., Morell S et al. Effect of propafenone on induction and maintenance of atrioventricular nodal reentrant tachycardia// PACE. 1984; 7: 649.
- Ferguson J.D., Di Marco J.P. Contemporary management of supraventricular tachycardia// Circulation. 2003; 107: 1096-1099.
- Olgin E.J., Zipes D.P. Specific arrythmias: diagnosis and treatment. / In Braunwald E., Zipes D., Libby P., Bonow R. (eds). Heart disease/ Saunders Company. 2005; p 803-863.
- Guidelines for clinical intracardiac electrophysiological and catheter ablation procedures// JACC, 1995; 26: 555-573.
- Федякина Л.Ф. Комбинированная профилактическая фармакотерапия пароксизмальных фибрилляции и трепетания предсердий. Автореф. дис. …кандидата мед. наук: 14.00.06. – Москва, 2008.
- Реброва О.Ю. Статистический анализ медицинских данных. Применение пакета прикладных программ STATISTICA. / О.Ю.Реброва. – М.: Медиа Сфера. – 2003.
Обращаем ваше внимание! Эта статья не является призывом к самолечению. Она написана и опубликована для повышения уровня знаний читателя о своём здоровье и понимания схемы лечения, прописанной врачом. Если вы обнаружили у себя схожие симптомы, обязательно обратитесь за помощью к доктору. Помните: самолечение может вам навредить.